HEMORRAGIA DIGESTIVA ALTA VARICEAL
DEFINICIÓN
Sangrado originado en várices esofágicas, gástricas o ambas, evidenciado durante la endoscopía, o ante la presencia de várices grandes asociadas con sangre en el estómago sin otra causa atribuible.
Ocurren en 1/3 de los pacientes con cirrosis, se autolimitan sólo en el 40% de los casos y la mortalidad global es del 50%.
El riesgo de resangrado es máximo dentro de las 72 H y regresa al basal a las 6 semanas; el 50% ocurre los primeros 10 días. La mortalidad por resangrado es del 30%.
Sangrado clínicamente significativo es el que se asocia a requerimiento transfusional de ≥2 U de sangre en 24 H, junto a tensión arterial (TA) sistólica <100 mmHg u ortostatismo al ingreso hospitalario.
EN QUIÉN SOSPECHARLA
En aquellos pacientes que ingresan por hemorragia digestiva alta, que tienen diagnóstico de várices esofágicas o gástricas, o en los que tienen alto riesgo de padecerlas (diagnóstico de cirrosis, antecedente de alcoholismo, o estigmas de hepatopatía crónica al examen físico).
PRUEBAS COMPLEMENTARIAS
1) Laboratorio con hemograma, función renal, hepatograma, albúmina, coagulograma y gasometría venosa con lactato.
2) Paracentesis diagnóstica, en presencia de ascitis (semiológica- o ecográfica- mente)
3) Electrocardiograma
4) Radiografía de tórax
MEDIDAS TERAPÉUTICAS GENERALES
1) Asegurar la vía aérea, con intubación orotraqueal si es necesario
2) Asegurar el acceso venoso, periférico si es adecuado, o central
3) Controlar el balance hidrosalino, con sonda vesical si es necesario
4) Evitar la sobrecarga de volumen y limitar el uso de hemoderivados por riesgo
de hipertensión portal de rebote y resangrado variceal. Objetivos:
- TA sistólica: ≥100 mmHg
- Hemoglobina: 7-8 g/dl
- Recuento plaquetario >50.000 mm3
- Razón internacional normatizada (RIN) <1,5: Puede corregirse con complejo protrombínico (para evitar la sobrecarga de volumen) o con plasma fresco congelado.
Tabla 1: Dosis de complejo protrombínico según RIN
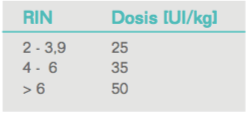
Referida al factor IX Prothromplex® ampolla de 20 ml: 600 UI
TRATAMIENTO VASOACTIVO
1) Debe iniciarse antes de la endoscopía, tan pronto como sea posible
2) Debe mantenerse por 5 días
- Terlipresina: 2 mg c/4 H intravenosa (IV); comenzar descenso hasta 1 mg c/4 H desde el cese del sangrado
- Ocreótide: 50 μg en bolo IV, seguido de infusión continua de 50 μg/H
- Vasopresina: 0,4 UI en bolo IV, seguido de infusión continua a 0,4-1 UI/min
TRATAMIENTO ENDOSCÓPICO
1) Debe realizarse inmediatamente luego de la resucitación si el paciente está hemodinámicamente inestable, o dentro de las 12-24 H desde el ingreso en los demás casos.
2) Opciones iniciales: ligadura con bandas, escleroterapia, inyección de cianoacrilato
3) Opciones de rescate: Stent porto-sistémico transparietal intrahepático (TIPS)
4) Ultimo recurso: taponamiento con balón
OTROS TRATAMIENTOS
- Antibióticos: Hasta el 20% de los cirróticos internados por hemorragia digestiva tienen infecciones concomitantes y hasta el 50% las desarrolla durante la internación. Las más frecuentes son: infecciones urinarias, peritonitis bacteriana espontánea, neumonía y bacteriemia primaria. Deben administrarse independientemente de la presencia de ascitis.
Opciones: ceftriaxona 1 g/día IV, ciprofloxacina 400 mg c/12 H IV, trimetopri- ma/sulfametoxazol 160/800 mg c/12 H IV
Bibliografía: 1. Franchis, Roberto. Expanding consensus in portal hypertension: Report of the Baveno VI Consensus Workshop: Stratifying risk and individualizing care for portal hypertension.. J Hepatol. 2015; 63:743-52 2. Tripathi D, Stanley AJ, Hayes PC, et al. U.K. guidelines on the management of variceal haemorrhage in cirrhotic patients. Gut. 2015;64:1680-704 3. Garcia-Tsao G, Sanval AJ, Grace ND, et al. Prevention and management of gastroesophageal varices and variceal hemorrhage in cirrhosis. Hepatology 2007; 46:922-38.

